Tiefe Hirnstimulation: Operations Ablauf
Einige Tage vor der Operation wird anhand aktueller Kernspinbilder (MR) die Planung durchgeführt. Bei Morbus Parkinson müssen typischerweise beidseitig Elektroden in den Nukleus subthalamicus (STN) eingeführt werden. Die Software ermöglicht den Zielpunkt im STN in den entsprechenden Schichten darzustellen und den Zugang so zu planen, dass man Verletzung von Gefäßen oder wichtigen Hirnstrukturen vermeidet.
Am Operationstag wird zuerst in Intubationsnarkose der stereotaktischer Grundring am Patientenschädel befestigt und CT unter stereotaktischen Bedingungen gefahren. Diese CT-Bilder werden auf dem Planungsrechner mit den MR-Planungsbildern fusioniert und die Koordinate des Zielpunktes im Verhältnis zum aufgesetzten Grundring ermittelz. Gleichzeitig werden 4 Winkel und die Nadeltiefe berechnet, die auf dem Zielbügel eingestellt werden müssen, um den Zielpunkt zu erreichen.
In der Zwischenzeit wird der Patient im Operationssaal über eine Klemme am Operationstisch mit dem Grundring fixiert. Am Phantom wird kontrolliert, ob der Zielpunkt exakt erreicht wird. Danach wird der Zielbügel auf den Grundring des Patienten übertragen und ein Bohrloch gefräst. Die harte Hirnhaut wird eröffnet. Jetzt wird die Sedierung abgestellt und sobald der Patient wach ist, wird der Beatmungstubus entfernt.
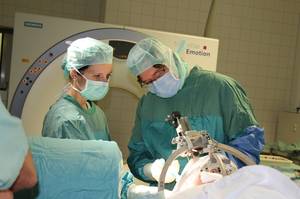
Abb.8
Als Nächstes wird eine extrem dünne Mikroelektrode knapp vor dem Zielpunkt eingeführt. Dies ist nicht schmerzhaft, weil das Gehirn selbst keine Schmerzempfindlichkeit für sich besitzt. Die Mikroelektroden dienen zur Registrierung der elektrischen Aktivität um die Nadelspitze. Die Registrierung erfolgt in 1 mm-2 mm Schritten von 10 mm vor bis etwa 3 mm über den berechneten Zielpunkt. Der STN hat ein charakteristisches Entladungsmuster. Die Ableitung bestätigt die korrekte Lage der Mikroelektrodenspitze. Mit derselben Mikroelektrode erfolgt in jeder eingestellten Tiefe eine elektrische Reizung mit wachsender Stromstärke. Die anwesenden Neurologen registrieren für jede Einstellung den Effekt und die möglichen Nebenwirkungen. Aus der Zusammenschau aller erhobenen Daten wird die optimale Lage für die endgültige Elektrodenposition festgelegt. Nach Entfernung der Mikroelektrode wird die endgültige Elektrode eingeführt und die Lage mit Röntgen kontrolliert. Die Elektrode selbst hat an der Spitze 4 Kontakte, die beliebig gegeneinander geschaltet werden können. Dies erhöht die Flexibilität und ermöglicht eine optimale patientenangepasste Programmierung nach der Implantation. Die endgültige Elektrode wird an einer Plastikkappe, die exakt in das Bohrloch passt, befestigt. Beim Morbus Parkinson wird dann dieselbe Prozedur auf der Gegenseite durchgeführt. Dann bestehen 2 Möglichkeiten: Entweder man implantiert den Schrittmacher in gleicher Sitzung und verbindet die Elektroden über Verbindungskabeln mit dem Schrittmacher, oder man entscheidet sich einige Tage später in einem separaten Eingriff in Narkose diese Implantation des Schrittmachers durchzuführen. Der Schrittmacher wird typischer an der Brust unter die Haut unterhalb des Schlüsselbeines implantiert.
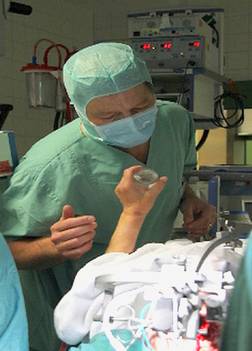
Abb.9
Nach der Operation kommt der Patient für 1-2 Tage auf eine neurochirurgische Station. Vor der Verlegung in die Neurologie wird eine CT- Kontrolle durchgeführt um Komplikationen auszuschließen und die Lage der Elektroden zu kontrollieren. Die Übereinstimmung der geplanten mit der aktuellen Elektrodenlage kann an der Planungsstation vorgenommen werden (Abb.10).
In der Neurologie erfolgt dann noch die Feineinstellung der Stimulationsparameter und der Patient lernt von außen mit einem eigenen Gerät den Schrittmacher ein und auszuschalten bzw. einige Stimulationsparameter nach Bedarf zu ändern.
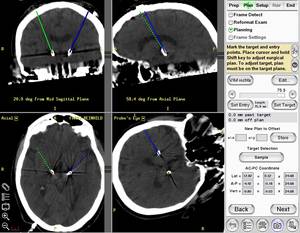
Abb.10
Kontakt Stereotaxie
Neurochirurgisches Team:
OÄ Dr. med. Dörthe Keiner
Tel: 06841-1614450
E-Mail: Doerthe.Keiner @uks.eu
Anmeldung zur Aufnahme:
Sr. Susanne Mathieu
Tel: 06841/16 24421
Neurologisches Team:
Prof. U. Dillmann, PD J. Spiegel, OA J. Bürmann
erreichbar über Parkinsonambulanz
Tel: 06841/16 24138
oder EMG 06841/16 24116




