Messung der Topographie von Hornhauttransplantaten
Hintergrund
Die Hornhauttransplantation (Keratoplastik) ist die weltweit am häufigsten durchgeführte und älteste Transplantation menschlichen Gewebes [10]. Sie wurde erstmals im Jahre 1905 von Eduard Zirm ausgeführt [13]. Heutzutage besitzt sie mit etwa 90 % die höchste Erfolgsrate aller Transplantationen [9] und bringt es auf etwa 40.000 Eingriffe pro Jahr [10].
Die menschliche Hornhaut (lat. cornea) kann aufgrund von Fehlernährung (z. B. Fuchs-Endotheldystrophie, Map-Dot-Fingerprint-Dystrophie), Keratokonus, angeborenen Fehlbildungen (z. B. Peters-Anomalie), Narben (als Folge von Infektionen oder Entzündungen), Verätzungen oder Traumata ihre optische Funktion im Auge nicht mehr erfüllen. Da die Implantation von artifiziellen Hornhäuten (Keratoprothesen, z.B. Osteo-Odonto-Keratoprothese, Boston Keratoprothese) bisher noch einen hochrisikobehafteten Eingriff mit ungünstigem kosmetischem Ausgang darstellt [7], ist die Keratoplastik oft die einzige Möglichkeit, die Sehfähigkeit des Patienten wiederherzustellen. Aus diesem Grund ist die Hornhautspende ein fester Bestandteil des Organ- und Gewebespendesystems. Die Entnahme und Kultivierung der Spenderhornhäute ist durch entsprechende Richtlinien reguliert [5,8]. Diese schreiben mikrobiologische Untersuchungen des Spenderblutes sowie optische Untersuchungen der Hornhäute vor. Während pathologische Veränderungen wie z.B. Trübungen oder Gewebeablösungen, Tumoren oder Entzündungen unter dem Spaltlampenmikroskop sichtbar sein können, sind vorangegangene intraokuläre Eingriffe (LASIK, PRK, Katarakt-OP) und morphologische Veränderungen (z. B. subklinischer Keratokonus) hier meist nicht erkennbar [12,3]. Diese können zu Komplikationen während der Transplantation führen und das postoperative Sehvermögen des Patienten erheblich verschlechtern [2]. Daher müssen eine genaue Erfassung der Oberflächenform (Topographie) der Hornhaut sowie eine Untersuchung der Gewebestruktur in der Organkultur in die Qualitätssicherung der Transplantate integriert werden, um etwa irreguläre Morphologien oder LASIK-Interfaces zu identifizieren.
In der Hornhautdiagnostik stehen verschiedene kontaktfreie Untersuchungsmethoden zur Verfügung. Mit Keratometern kann die Topographie anhand der Projektion einer geometrischen Figur abgeleitet werden. Aufgrund der Erfassung einer Lichtreflexion von der Hornhautoberfläche sind diese Verfahren jedoch nur für den Einsatz in Luft geeignet. Messungen nach dem Scheimpflug-Prinzip sowie die optische Kohärenztomographie (OCT) durchdringen das Hornhautgewebe und weisen ein deutlich höheres räumliches Auflösungsvermögen auf. OCT-Messungen sind überdies in der Lage, in optisch streuenden Medien strukturelle Details besser zu erfassen [1,4].
Portable Systeme zum Screening innerhalb des klinischen Ablaufes der Qualitätssicherung der Transplantate befinden sich noch in der Entwicklung [6,11]. Zur Identifizierung von anormalen Topographien oder charakteristischen Mustern refraktiver Chirurgie im Hornhautgewebe existieren keinerlei standardisierte Kriterien oder Vorgehensweisen zum Ausschluss von ungeeigneten Transplantaten.
Ziele

Ziel des Projektes ist es, ein Messverfahren zu entwickeln, das die Identifizierung von Hornhauttransplantaten mit anormalen Topographien sowie vorangegangenen intraokularen Eingriffen in der sterilen Kultivierung ermöglicht. Diese sind für die Transplantation ungeeignet, jedoch mit den herkömmlichen Untersuchungsmethoden nicht als solche erkennbar.
Die sterile Aufbewahrung der Spenderhornhäute in flüssigkeitsgefüllten Küvetten stellt besondere Anforderungen an das Messverfahren (siehe Abb. 1). Da das Kulturmedium streuende Eigenschaften besitzt, muss die optische Qualität der Abbildung -- auch über mehrere Grenzflächen hinweg -- einen hinreichend guten Kontrast erzeugen. Dichteres Narbengewebe oder LASIK-Interfaces müssen sich vom Hornhautstroma abheben. Darüber hinaus muss das räumliche Auflösungsvermögen des Messgeräts hoch genug sein, um die Oberflächentopographie der Hornhautvorder- und Rückfläche darzustellen. Anhand der Vermessung des Hornhautdickenprofils sowie der Ermittlung von Krümmungsradien und Asphärizität können morphologische Anomalien wie z. B. ein Keratokonus identifiziert werden.
Methoden
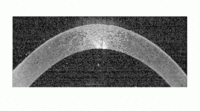
Die Klassifizierung der Transplantate erfolgt anhand einer OCT-Messung der Hornhäute in der Küvette, die vor dem Tomographen platziert wird. Die Bilddaten werden mit einem Spektralbereichs-OCT (Spectralis OCT, Heidelberg Engineering GmbH, Heidelberg) aufgezeichnet und mit MATLAB (The MathWorks Inc., Massachusetts) weiterverarbeitet. In enger Zusammenarbeit mit der LIONS Hornhautbank Saar-Lor-Lux, Trier/Westpfalz werden die kultivierten Transplantate während der Einlagerungsphase vor der Operation in der Hornhautdiagnostik der Klinik für Augenheilkunde des Universitätsklinikums des Saarlandes in Homburg/Saar vermessen. Die so gewonnenen Messdaten werden in MATLAB weiterverarbeitet, sodass die Hornhauttopographie dargestellt und analysiert werden kann. Mithilfe von mathematischer Modellbildung werden die für die Klassifizierung relevanten Kenngrößen berechnet.
Ausblick
Nach der Validierung des Messverfahrens soll die Klassifizierung der Hornhauttransplantate in die klinische Qualitätssicherung der Hornhautbank integriert werden und so die Erfolgsrate der Keratoplastik weiter erhöhen.
Veröffentlichungen
Literatur
[1] Eppig T, Gillner M, Langenbucher A, Seitz B, Viestenz A. Kontaktlose Invivo-
Bildgebung der Hornhaut und Vorderkammer des menschlichen Auges – ein
qualitativer Vergleich zweier Bildgebungsmodalitäten in der Praxis. Klin Monatsbl
Augenheilkd 2010; 228:1052–1059
[2] Hick S, Laliberté J, Meunier J, Ousley PJ, Terry MA, Brunette I. Topographic
screening of donor eyes for previous refractive surgery. J Cataract Refract Surg 2006; 32:309–317
[3] Laliberté J, Meunier J, Hick S, Brunette I, Canadian Refractive Surgery Group. Topography-based screening for previous laser in situ keratomileusis to correct myopia and hyperopia. Cornea 2005; 24:167–177
[4] Moutsouris K, Dapena I, Ham L, Balachandran C, Oellerich S, Melles G. Optical coherence tomography, scheimpflug imaging, and slit-lamp biomicroscopy in the early detection of graft detachment after descemet membrane endothelial
keratoplasty. Cornea 2011; 30:1369–1375
[5] Paul-Ehrlich-Institut (2014). Richtlinie zur Gewinnung von Spenderhornhäuten und
zum Führen einer Augenhornhautbank
[6] Radhakrishnan S, Rollins AM, Roth JE, Yazdanfar S, Westphal V, Bardenstein DS, Izatt JA. Real-time optical coherence tomography of the anerior segment at 1310 nm. J Am Med Assoc 2001; 119:1179–1185
[7] Schrage N, Cordes A, Storsberg J, Sel S, Röthgen H, Nass N, Berndt E, Jockenhövel S, Meßner A, Panfil C. In vitro and in vivo investigations of a modified textile keratoprosthesis. Ophthalmologe 2013; 111:247–253
[8] Schroeter J, Rieck P, Maier P, Reinhard T. Augenhornhaut - Banken und klinische Anwendung. Transfus Med Hemother 2008; 35:431–437
[9] Seitz B, Blüthner K, Kruse FE, Reinhard T, Sundmacher R. Zu geringe Spendenbereitschaft. Deutsches Ärzteblatt 2004; 49:3326–3330
[10] Seitz B, El-Husseiny M, Langenbucher A, Szentmáry N. Prophylaxe und Management von Komplikationen bei perforierender Keratoplastik. Ophthalmologe 2013; 110:605–613
[11] Stoiber J, Ruckhofer J, Hitzl W, Grabner G. Evaluation of donor tissue with a new videokeratoscope: the keratron scout. Cornea 2001; 20:859–863
[12] Terry MA, Ousley PJ. New screening methods for donor eye-bank eyes. Cornea 1999; 18:430–436
[13] Zirm E. Eine erfolgreiche totale Keratoplastik. Graefe’s Arch Clin Exp Ophthalmol 1906; 64:580–593





